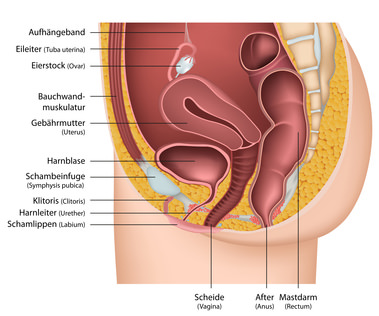
Anatomie der weiblichen Geschlechtsorgane
Die primären Geschlechtsmerkmale, die unmittelbar zur Fortpflanzung notwendig sind, werden in innere und äußere Geschlechtsorgane unterschieden. Bei der Frau gehören
- der Schamhügel oder Venushügel (Mons pubis),
- die großen Schamlippen (Labia majora pudendi),
- die kleinen Schamlippen (Labia minora pudendi),
- der Kitzler (Klitoris),
- der Scheidenvorhof (Vestibulum vaginae)
- und die Drüsen des Vorhofs
zu den äußeren Geschlechtsorganen. Sie werden in ihrer Gesamtheit auch als Vulva bezeichnet.
Zu den inneren Geschlechtsorganen der Frau zählen
- Scheide (Vagina),
- Gebärmutter (Uterus),
- Eileiter (Tuben)
- und Eierstöcke (Ovarien).
Die äußeren Geschlechtsorgane der Frau
Der Schamhügel, die Schamlippen und der Vorhof mit den Drüsen sind die für den Geschlechtsverkehr nötigen Organe. Erst durch die Anatomie der äußeren Geschlechtsorgane wird der Akt der Fortpflanzung möglich.
Schamhügel – Mons pubis
Als Teil des Fettpolsters um die Vulva begrenzt der Venushügel die Vulva nach oben hin. Er ist als leichte Erhebung über dem Schambein erkennbar und besteht aus Fettgewebe. Das Wachstum dieses Gewebes wird durch Östrogen angeregt, weshalb der Schamhügel bei Frauen deutlich ausgeprägter ist. Mit Beginn der Pubertät wachsen hier die Schamhaare.
Schamlippen – Labia majora und minora pudendi
Die Schamlippen beginnen direkt unter dem Schamhügel und bilden ebenfalls ein Fettpolster um die Vulva. Es werden große und kleine Schamlippen unterschieden. Während die großen Schamlippen Talk-, Schweiß- und Duftdrüsen enthalten und die Schamspalte begrenzen, liegen die kleinen Schamlippen als haarlose Hautfalten mit Talgdrüsen darunter. Erst beim Spreizen der großen Schamlippen werden sie sichtbar, wobei Sie in Ausprägung und Größe variieren. Sie sind gut durchblutet und reagieren aufgrund zahlreicher Nerven, die dort verlaufen, empfindlich auf Berührungen. Die Schamlippen liegen aneinander und schützen so die Scheidenöffnung und die Harnröhrenmündung.
Kitzler – Klitoris
Oberhalb der kleinen Schamlippen und eingebettet in die Vorhaut befindet sich die Klitoris. Sie ist ein Schwellkörper, der bei sexueller Stimulation größer wird, da hier viele sensible Nervenendigungen liegen. Das Gewebe ist weitläufiger, als von außen zu sehen ist, und breitet sich bis in die Scheide hinein aus. Unterhalb der Vorhaut, die diesen Teil verdeckt und schützt, teilt sich die Klitoris in zwei Schenkel auf, die sich wiederum in einem Schaft (Corpus clitoridis) vereinen. Sichtbar ist also nur das obere Ende der Klitoris (Glans clitoridis), das leicht abgerundet und verdickt ist.
Die Klitoris dient dem sexuellen Lustempfinden, das bei Erregung zu einer erhöhten Durchblutung führt. In diesem Fall schwillt die Klitoris stark an, wobei sie sich tiefer in die Vorhaut zurückzieht.
Scheidenvorhof und Vorhofdrüsen – Vestibulum vaginae
Der Scheidenvorhof liegt zwischen den kleinen Schamlippen und enthält die Mündung zur Harnröhre (Urethra) und die Scheidenöffnung (Introitus vaginae). Er wird normalerweise durch die Schamlippen verdeckt.
Die Vorhofdrüsen halten den Vorhof feucht:
- Die Bartholin-Drüse (Glandula vestibulares majores) entspricht den paarigen, großen Scheidenvorhofdrüsen. Sie sitzt in den kleinen Schamlippen und sondert insbesondere bei sexueller Erregung ein Sekret ab.
- Die Skene-Drüsen oder Paraurethraldrüsen (Glandula paraurethralis) befinden sich in der Nähe der Scheidenöffnung. Weitere Gänge münden zur Harnröhre hin. Da ihr Sekret in der Zusammensetzung des Enzymmusters dem der männlichen Prostata ähnelt, werden sie auch als Prostata femina bezeichnet.
- Zusätzlich zu der großen Vorhofdrüse sind viele kleine Vorhofdrüsen anzufinden.
Erkrankungen der Vulva
Auf eine Erkrankung der Vulva können die Behaarung, die Größe der Klitoris und der kleinen Schamlippen und Hautveränderungen hinweisen. Dabei sind unterschiedliche Ursachen möglich:
- Pruritus vulvae: Als hauptsächliche Ursache für einen Juckreiz im Bereich der Vulva werden Pilzerkrankungen oder Infektionen angesehen. Er kann Hautschäden und weitere Entzündungen bewirken.
- Vulvitis: Eine Entzündung der Vulva kann verschiedenen Ursprungs sein. Sowohl Erkrankungen als auch hygienische Gründe sind als Ursachen möglich. Es kommt zu Rötungen, Schwellungen und Schmerzen.
- Bartholinitis: Sind die Ausführungsgänge der Bartholin-Drüse entzündet, treten einseitige Schwellungen und Rötungen sowie starke Schmerzen auf. Die Ausführungsgänge können verschlossen werden und es entstehen Eiteransammlungen.
- Follikulitis: Am Haarfollikel kommt es zu Entzündungen, infolge derer Furunkel und Karbunkel entstehen können.
- Vulvakarzinom: Ein bösartiger Tumor der Vulva wird als Vulvakarzinom bezeichnet. Symptome sind im Frühstadium sehr unspezifisch, bis sich der Tumor entwickelt und blutige Flüssigkeiten austreten.
Die inneren Geschlechtsorgane der Frau
Scheide, Gebärmutter, Eileiter und Eierstöcke liegen im kleinen Becken (Pelvis minor). Die Aufgaben der inneren Geschlechtsorgane sind:
- Produktion von Keimzellen (Eizellen)
- Herstellung von Geschlechtshormonen zur Reifung der Keimzellen und Beeinflussung des weiblichen Erscheinungsbildes
- Bildung von Sekreten für Geschlechtsakt, Transport und Vereinigung der Keimzellen
- Funktion als Schwangerschafts- und Gebärorgane
Scheide – Vagina
Die Vagina stellt die Verbindung zwischen den äußeren Geschlechtsorganen und der Gebärmutter dar. Der Eingang zur Scheide liegt im Scheidenvorhof und zum Uterus hin wird sie durch die Portio begrenzt, wo der Übergang in den Gebärmutterhals stattfindet. Die Portio reicht ähnlich einer Erhebung leicht in die Scheide hinein. Diese Nische wird als Scheidengewölbe (Fornix vaginae) bezeichnet. Durch Bindegewebe ist die Vagina mit Harnröhre und Rektum verbunden.
Bis zum ersten Geschlechtsverkehr wird der Eingang zur Scheide durch das dünne Hymen geschützt. Dabei handelt es sich um eine elastische Schleimhautfalte, mittels der die Vagina verengt wird.
Innerer Aufbau der Vagina
Das acht bis zwölf Zentimeter lange und mit glatter Muskulatur ausgestattete Hohlorgan ist mit Schleimhaut bedeckt. Die Scheidenwand ist sehr elastisch und nur etwa drei Zentimeter dick. Sie ist aus drei Schichten aufgebaut:
- Tunica mucosa aus mehrschichtigem unverhornten Plattenepithel
- Tunica muscularis aus glatter Muskulatur und Bindegewebe
- Tunica adventitia als umgebendes Bindegewebe
Sauerstoffreiches Blut wird von der Arteria vaginalis über die Arteria iliaca interna zugeführt. Das sauerstoffarme Blut fließt dann wieder über das Venengeflecht Plexus venosus vaginalis ab. Er mündet in den Plexus venosus uterinus und schließlich in die Vena iliaca interna.
In der Vagina wird Sekret aus den Zervixdrüsen, abgestoßenen vaginalen Epithelzellen und durch die Scheidenschleimhaut abgesondert. Dabei wird auch viel Glykogen erzeugt, das den Nährboden für die Milchsäurebakterien (Döderlein-Bakterien) darstellt. Mit ihrer Hilfe wird Milchsäure in der Vagina produziert, die ein saures Milieu erzeugt (pH = 4,0) und so die Scheide vor Infektionen schützt.
Funktionen der Vagina
Die Vagina erfüllt vier wichtige Funktionen:
- Sie nimmt während des Geschlechtsverkehrs den Penis und somit auch die Samenzellen auf.
- Als Geburtskanal findet über die Vagina die Geburt das Kindes statt.
- Sie schützt die anderen inneren Geschlechtsorgane vor aufsteigenden Infektionen.
- Über die Scheide kann das Blut während der Menstruation abfließen.
Erkrankungen der Vagina
Häufig auftretende Erkrankungen der Vagina hängen mit Infektionen und Pilzen zusammen. Ein entscheidendes Kriterium und Symptom ist dabei der Ausfluss (Fluor genitalis). Je nach Farbe, Konsistenz und Geruch kann nach Ursachen differenziert werden.
- Kolpitis: Nach Art des Erregers treten unterschiedliche Symptome bei einer Entzündung der Vagina auf. Mögliche Erreger sind unter anderem Chlamydia trachomatis (Chlamydienkolpitis), Gardnerella vaginalis (Aminkolpitis) oder Candida albicans (Soorkolpitis).
- Vaginalkarzinome: Bösartige Tumore der Vagina treten selten auf.
Gebärmutter – Uterus
Der Uterus ist bei nicht schwangeren Frauen etwa sieben Zentimeter lang. In der Schwangerschaft breitet er sich weiter aus, während die Menopause für eine Verkleinerung sorgt. Der obere Teil der Gebärmutter ist dabei breiter als der untere, sodass zwei wesentliche Abschnitte unterschieden werden können:
- Gebärmutterhals (Cervix uteri) mit Muttermund, Portio, Gebärmutterenge und Zervixkanal
- Gebärmutterkörper (Corpus uteri) mit Gebärmutterhöhle und Gebärmuttergrund
Gebärmutterhals (Cervix uteri)
An die Vagina schließt sich der äußere Muttermund (Ostium uteri externum) an, der als kleine Öffnung zwischen Scheide und Gebärmutter in den Gebärmutterhals mündet. Durch den Zervixkanal ist der äußere mit dem inneren Muttermund (Ostium uteri internum) verbunden. Er ist nur während der fruchtbaren Tage der Frau geöffnet und wird ansonsten durch den Schleim der Zervixschleimhaut verschlossen. Auch während der Regelblutung verdünnt sich der Schleim, sodass sich der Kanal um wenige Millimeter öffnet. Während der Schwangerschaft bleiben Muttermund und Zervixkanal verschlossen, damit keine Keime in den Uterus gelangen können.
Dieses System ist Teil des Gebärmutterhalses (Cervix uteri). Der Gebärmutterhals setzt sich aus straffem Bindegewebe und glatter Muskulatur zusammen. Zu ihm gehören neben Portio und Gebärmutterenge (Isthmus uteri) auch der innere und äußere Muttermund sowie der Zervixkanal. In seiner Gesamtheit bildet er den unteren Teil der Gebärmutter und somit den Übergang zur Vagina.
Gebärmutterkörper (Corpus uteri)
Der zweite große Abschnitt des Uterus bildet der Gebärmutterkörper (Corpus uteri). Er liegt weiter oben und ist breiter als der Gebärmutterhals. Die kräftige Muskulatur ist in der Gebärmutterhöhle (Cavum uteri) mit Gebärmutterschleimhaut (Endometrium) bedeckt, die je nach Phase des weiblichen Zyklus veränderlich ist. In ihr nistet sich außerdem die befruchtete Eizelle ein. Ist die Eizelle nicht befruchtet, wird sie gemeinsam mit der Schleimhaut während der Regelblutung abgestoßen. Daneben lassen sich als weitere Gewebeschichten Myometrium und Perimetrium unterscheiden.
Der Gebärmuttergrund (Fundus uteri) befindet sich oberhalb der Eileitermündungen.
Wandaufbau des Uterus
Die Wand der Gebärmutter besteht aus drei Schichten:
- Das Perimetrium liegt ganz außen und liegt der Bauchhöhle an. Zwischen Gebärmutter und Rektum entsteht durch den Peritonealüberzug der Douglas-Raum. Er stellt den tiefsten Raum der Bauchhöhle dar.
- Die daran anliegende Schicht aus glatter Muskulatur wird als Myometrium bezeichnet. Von hier breiten sich durch Kontraktion die Wehen aus.
- Das oben erwähnte Endometrium besteht aus einer Basalschicht (Basalis) und einer Funktionsschicht (Funktionalis).
Funktionen des Uterus
In der Gebärmutter reift die befruchtete Eizelle zu einem Embryo bzw. Fetus heran. Ausgangspunkt dafür ist die Gebärmutterschleimhaut, die mit der Monatsblutung abgestoßen wird, sollte keine Befruchtung erfolgen. Ist die Einnistung dagegen erfolgreich, bildet sich die Gebärmutterschleimhaut weiter zur Plazenta aus, die für die Versorgung des Embryos mit Nährstoffen und Sauerstoff verantwortlich ist. Die Muskelschicht des Uterus ist wichtig für den Ablauf der Geburt, da sie erst die Wehen auslöst und sich dann zusammenzieht, damit kein weiteres Blut verloren wird. Dank der Wehen kann sich der Muttermund zum Geburtskanal hin öffnen.
Erkrankungen des Uterus
Von einer Erkrankung des Uterus können sowohl Zervix als auch Korpus betroffen sein. Außerdem sind Fehlbildungen möglich, die das Organ teilweise oder völlig verformen.
Im Bereich des Gebärmutterhalses können folgende Erkrankungen auftreten:
- Zervizitis: Aufsteigende Infektionen können eine Entzündung des einschichtigen Zylinderepithels des Gebärmutterhalses auslösen. Häufig tritt gelblicher Ausfluss auf.
- Zervixkarzinom: Auch im Gebärmutterhals kann sich ein bösartiger Tumor bilden.
Der Gebärmutterkörper kann von folgenden Erkrankungen betroffen sein:
- Endometritis: Eine Entzündung der Gebärmutterschleimhaut wird häufig durch aufsteigende Keime verursacht. Es treten unregelmäßige Blutungen und leichte Schmerzen auf.
- Endometriumkarzinom oder Korpuskarzinom
Eileiter – Tuba uterinae
Vom Grund der Gebärmutter zweigen die beiden Eileiter ab. Sie sind zehn bis fünfzehn Zentimeter lang und führen bis zu den Eierstöcken. Ihre Form ist schlauchartig und verbreitert sich nahe der Eierstöcke zum Eileitertrichter oder Tubentrichter (Infundibilum tubae uterinae), der zur Bauchhöhle hin offen ist. An dessen Ende befinden sich die Fimbrien, die das Ei nach dem Eisprung auffangen. In Richtung Gebärmutter verengen sich die Tuben dagegen. Sie sind am Mutterband (Ligamentum latum uteri) befestigt.
Wandaufbau der Tuben
Die innen liegende Tunica mucosa ist eine stark gefaltete Schleimhaut mit Flimmerepithel, das in Richtung Uterus gerichtet ist. Zudem besitzt sie zahlreiche sekretabsondernde Zellen. Darunter liegt die Tunica muscularis aus glatter Muskulatur. Sie ist nicht nur durch wellenartiges Zusammenziehen für die Fortbewegung der Eizellen verantwortlich, sondern auch für eine gewisse Eigenbeweglichkeit der Tuben.
Funktionen der Tuben
Mithilfe der Tuben werden die Eizellen von den Eierstöcken zum Uterus transportiert. Am Eileiter findet der Eisprung statt und die Fimbrien positionieren sich so, dass sie die Eizelle auffangen können. Der Transport des Eis erfolgt durch die Muskulatur und den Zilienschlag des Flimmerepithels. Die Befruchtung durch die Spermien findet ebenfalls im Eileiter statt, da sie ansonsten nicht rechtzeitig bei der Eizelle ankommen würden. Nach der Befruchtung liegt die Zygote vor, die sich auf ihrem Weg zum Uterus zur Blastozyste entwickelt. Die Blastozyste nistet sich dann in der Gebärmutterschleimhaut ein.
Eierstöcke – Ovarien
Die Eierstöcke befinden sich links und rechts am seitlichen Rand des kleinen Beckens. Sie sind drei bis fünf Zentimeter lang. Mittels elastischer Bände sind sie zwischen Gebärmutter und Beckenwand aufgehängt. Das Innere der Ovarien wird von einem Gerüst aus Bindegewebe bestimmt, in dessen Rinde (Cortex ovarii) die Follikel mit den Eizellen eingebettet sind. Im Mark (Medulla ovarii) befinden sich Blutgefäße, Lymphgefäße und Nervenfasern. Das sauerstoffreiche Blut gelangt über die Arteria ovarica aus der Aorta abdominalis und außerdem durch den Ramus ovaricus in die Eierstöcke. Das entsprechende venöse System wird hauptsächlich von der Vena ovarica gebildet. Der gesamte Eierstock wird von einer Kapsel aus Bindegewebe (Tunica albuginea) umschlossen.
Funktion der Ovarien: Die Eizellbildung
Neben der Produktion von weiblichen Geschlechtshormonen ist die wesentliche Aufgabe der Ovarien die Bereitstellung von befruchtungsfähigen Eizellen. Diese Eizellbildung erfolgt in mehreren Phasen, während der sich verschiedene Follikel ausbilden:
- Primordialfollikel: Aus der Urkeimzelle entstehen Oogonien, die sich durch Mitosen teilen.
- Primärfollikel: Einige Oogonien reifen weiter zu primären Oozyten, die mindestens bis zur Pubertät in dieser Form ausharren. Dabei sind sie von einem Follikelepithel umgeben.
- Sekundärfollikel: Durch hormonelle Einflüsse entwickeln sich wiederum einige der Primärfollikel zu Sekundärfollikeln. Sie bestehen aus einem mehrschichtigen Follikelepithel, einer Zona pellucida und einer äußeren Follikelhülle.
- Tertiärfollikel: Aus den Sekundärfollikeln können ein Zentimeter große Tertiärfollikel entstehen. Kennzeichnend ist ein Hohlraum, der mit Flüssigkeit gefüllt ist.
- Graaf-Follikel: Die primäre Oozyte vollendet kurz vor dem Eisprung ihre Reifeteilung zur sekundären Oozyte. Sie enthält das Zytoplasma der Mutterzelle und ein Polkörperchen.
Bevor die sekundäre Ooyzte ausreifen kann, findet der Eisprung statt. Dabei springt sie aus ihrem Graaf-Follikel, ausgelöst durch das LH (Luteinisierendes Hormon). Mit der Befruchtung durch Spermien im Eileiter kann die zweite Reifeteilung abgeschlossen werden. Nun liegt eine reife Eizelle (Ovum) vor. Das Graaf-Follikel wandelt sich zum Gelbkörper (Corpus luteum).
Funktion der Ovarien: Bildung von Östrogen und Progesteron
Die weiblichen Sexualhormone werden von Östrogen und Progesteron ausgemacht. Durch das im Hypothalamus gebildete Hormon Gn-RH (Gonadotropin releasing hormone) findet die Sekretion von FSH (Follikelstimulierendes Hormon) und LH statt. Im Ovar werden dann Östrogene und Progesteron produziert.
Östrogene …
- … sind in der Pubertät für die Ausbildung der Geschlechtsmerkmale verantwortlich.
- … bauen die Gebärmutterschleimhaut nach der Menstruation wieder auf.
- … lösen die Eireifung aus.
- … bewirken Eiweiß- und Kalziumaufbau.
- … beeinflussen das zentrale Nervensystem.
- … beteiligen sich an der Entwicklung des Kindes während der Schwangerschaft.
- … verursachen die Milchbildung in der Brust.
Progesteron …
- … bereitet die Gebärmutterschleimhaut auf die Befruchtung vor.
- … sorgt für eine um 0,5 °C erhöhte Körpertemperatur.
- … verdickt den Zervixschleim.
- … fördert Einnistung und Wachstum des Embryos.
- … verursacht die Milchbildung in der Brust.
Erkrankungen der Eileiter und Eierstöcke
Erkrankungen der Eileiter und der Eierstöcke treten häufig gemeinsam auf. Zusammen werden die beiden Organe als Adnexe bezeichnet, weshalb die Erkrankungen dementsprechend benannt werden:
- Adnexitis: Von Entzündungen sind meist nur die Eileiter betroffen, wohingegen die Eierstöcke sekundär miteinbezogen werden. Mögliche Infektionswege sind Keiminfektionen aus Scheide und Gebärmutter, benachbarte Strukturen, deren Erkrankungen auf die Adnexe übergreifen, und seltener auch die Blutwege. Es treten verschiedene Erreger auf, die Schmerzen, Fieber, Ausfluss und Schmierblutungen verursachen. Eine akute Adnexitis kann sich zu einer chronischen entwickeln, wenn sie nicht behandelt wird. Die Schmerzen sind in diesem Fall um ein Vielfaches stärker.
Außerdem können sich im Ovar sowohl gutartige als auch bösartige Tumore bilden. Auch Tubenkarzinome sind mögliche, wenn auch seltene, Erkrankungen.