Inhaltesverzeichnis von: Die Bauchspeicheldrüse
Anatomie der Bauchspeicheldrüse
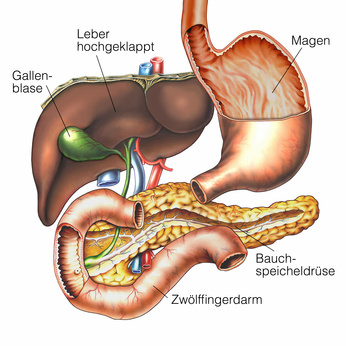
Die Bauchspeicheldrüse (Pankreas) ist ein längliches Organ (ca. 14 bis 20 cm lang, 3 bis 4 cm breit und 1 bis 2 cm dick) mit einem Gewicht von ca. 40 bis 120 Gramm (meist zwischen 70 und 100 Gramm). Da das Organ mit einer bindegewebigen, dünnen Kapsel umgeben ist, von der Scheidewände (Septen) ins Innere des Organs ziehen, entsteht eine charakteristische Struktur (Lappung) an der Oberfläche. Die Bauchspeicheldrüse liegt retroperitoneal (hinter der Peritonealhöhle / Bauchfellhöhle gelegen) unterhalb der Leber auf Höhe des 2. Lendenwirbelkörpers. Es werden 3 Abschnitte der Bauchspeicheldrüse unterschieden:
- Pankreaskopf (Caput pancreatis)
- Pankreaskörper (Corpus pancreatis)
- Pankreasschwanz (Cauda pancreatis)
Pankreaskopf
Der Pankreaskopf (Caput pancreatis) wird vom Zwölffingerdarm (Duodenum) umgeben. Er ist der dickste Teil der Bauchspeicheldrüse und hat einen hakenförmigen Fortsatz (Processus uncinatus), nach unten (caudal) gerichtet. Damit umgreift er die obere Eingeweidearterie (Arteria mesenterica superior), die Teile des Zwölffingerdarms, der Bauchspeicheldrüse, des Dünndarms und des Dickdarms versorgt.
Pankreaskörper
Der Pankreaskörper (Corpus pancreatis) geht aus dem Pankreaskopf beginnend an der Pankreaseinkerbung (Incisura pancreatis) hervor. In dieser Einkerbung liegen die obere Eingeweidearterie sowie die obere Darm- oder Gekrösevene (Vena mesenterica superior). Der Pankreaskörper verläuft quer auf Höhe des 2. Lendenwirbels von rechts nach links der Wirbelsäule. Am Netzhöcker (Tuber omentale) wölbt sich die Bauchspeicheldrüse in den Netzbeutel (Omentum majus). Dahinter verläuft die Bauchaorta (Aorta abdominalis).
Pankrasschwanz
Der Übergang von Pankreaskörper in den Pankreasschwanz ist fließend. Der Pankreasschwanz wird vom Durchmesser immer kleiner und endet zirka beim Gefäßpol der Milz (Eintrittsstelle der Milzgefäße in die Milz).
Ausführungsgang
Die Bauchspeicheldrüse nimmt unter anderem eine Funktion als Verdauungsdrüse ein. Um die Verdauungssäfte an den Darm abzugeben, verfügt die Bauchspeicheldrüse über einen ca. 2mm breiten Ausführungsgang (Ductus pancreaticus). Dieser mündet gemeinsam (oder ganz in der Nähe) mit dem Hauptgallengang (Ductus choledochus: transportiert die Galle von Leber und Gallenblase) in den Zwölffingerdarm (an der Vaterschen Papille – Papilla duodeni major). Selten ist auch ein zweiter, kleinerer Ausführungsgang vorhanden: Santorini-Gang – Ductus pancreaticus accessorius, der an der kleinen Zwölffingerdarmwarze (Papilla duodeni minor) mündet.
Gefäßversorgung
Die Bauchspeicheldrüse ist sehr gut durchblutet und der Blutzufluss erfolgt über drei größere Gefäße. Durch die gute Durchblutung wird die Drüsenfunktion erst ermöglicht. Folgende Arterien versorgen die Bauchspeicheldrüse mit sauerstoffreichem Blut:
- obere Bauchspeicheldrüsen-Zwölffingerdarmarterie (Arteria pancreaticoduodenalis superior) aus der Magen-Zwölffingerdarmarterie (Arteria gastroduodenalis)
- große Bauchspeicheldrüsenarterie (Arteria pancreatica magna) aus der Milzarterie (Arteria splenica)
- untere Bauchspeicheldrüsen-Zwölffingerdarmarterie (Arteria pancreaticoduodenalis inferior) aus der oberen Eingeweidearterie (Arteria mesenterica superior)
- rückseitige Bauchspeicheldrüsenarterie (Arteria pancreatica dorsalis) mit variablem Abgang aus der Milzarterie (Arteria spenica), der Leberarterie (Arteria hepatica), dem Bauchhöhlenstamm (Truncus coeliacus) oder der oberen Gekrösearterie (Arteria mesenterica superior)
Das venöse Blut gelangt über kleine Bauchspeicheldrüsenvenen (Venae pancreaticae) über verschiedene größere Venen (Milzvene – Vena splenica oder über die Bauchspeicheldrüsen-Zwölffingerdarm-Vene – Vena pancreaticoduodenalis in die obere Gekrösevene – Vena mesenterica superior) schlussendlich in die Pfortader (Vena portae).
Die Lymphflüssigkeit wird über Bauchspeicheldrüsenlymphknoten (Nodi lymphoidei pancreatici) sowie die oberen und unteren Bauchspeicheldrüsen-Zwölffingerdarm-Lymphknoten (Nodi lymphoidei pancreaticoduodenalis superiores et inferiores) in den Darmstamm (Truncus intestinalis) abgeleitet.
Histologie
Im feingeweblichem Aufbau muss entsprechend den zwei Funktionen der Bauchspeicheldrüse unterschieden werden. Verdauungssäfte werden produziert und über den Ausführungsgang an den Dünndarm (Zwölffingerdarm) abgegeben. Dabei fungiert die Bauchspeicheldrüse als exokrine Drüse. Die Bauchspeicheldrüse produziert jedoch auch Hormone, die ans Blut abgegeben werden. In diesem Fall nimmt die Bauchspeicheldrüse eine Funktion als endokrine Drüse ein.
Exokrine Drüse
Der exokrine Anteil der Bauchspeicheldrüse besteht aus mehreren tausend Läppchen, die wiederum aus mehreren Drüsengängen (Azini) bestehen. An diesen Drüsengängen sitzen sekretproduzierende Zellen, die ihr wässriges Verdauungssekret in die Drüsengänge abgeben. Teilweise kommt es dabei auch zu einer Speicherung des Sekrets. Jeweils 3 bis 5 solche Azini sind zu einem Drüsenbäumchen verschaltet. Über ein Schaltstück (zentroazinäre Zellen) münden die Drüsengänge eines Drüsenbäumchens in einen gemeinsamen Gang. Durch den sukzessiven Zusammenschluss von immer mehr Drüsenbäumchen ergeben sich die Hauptausführungsgänge.
Endokrine Drüse
Der endokrine Teil der Bauchspeicheldrüse subsummiert die Langerhans-Inseln (Insulae pancreaticae), die sich vorwiegend im Bauchspeicheldrüsenkörper und –schwanz befinden. Diese Zellen bestehen aus Epithelzellen (Deck- und Drüsengewebe) und machen insgesamt nur 1 bis 2 Prozent der Masse der Bauchspeicheldrüse aus. In den Langerhans-Inseln werden folgende Hormone von verschiedenen Zellen produziert:
- Glucagon in Alpha-Zellen (entsprechen etwa 30% der Inselzellen)
- Insulin und Amylin in Beta-Zellen (entsprechen etwa 60% der Inselzellen)
- Somatostatin in Delta-Zellen (entsprechen etwa 5% der Inselzellen)
- pankreatisches Polypeptid in PP-Zellen (entsprechen weniger als 5% der Inselzellen)
- Ghrelin in Epsilon-Zellen
Funktion
Durch die zweiteilige Funktion als Verdauungsdrüse (exokrine Drüse) und Hormondrüse (endokrine Drüse) erfüllt die Bauchspeicheldrüse eine Vielzahl an Funktionen.
Exokrine Drüse
Die Bauchspeicheldrüse produziert täglich bis zu zwei Liter seröse Verdauungssäfte, die zur Spaltung von Eiweiß, Kohlenhydraten und Fetten benötigt werden. Die Menge der produzierten Verdauungssäfte wird dabei durch Geruch und Geschmack der Nahrung, sowie nervlich durch Stimulation des Nervus vagus reguliert. Es kommt auch zu einer hormonellen Beeinflussung der Aktivität durch die Hormone Sekretin, Cholecystokinin und vermutlich Gastrin in Form einer Steigerung der Bildung und Abgabe der Verdauungssäfte.
Folgende Hormone hemmen hingegen die Bildung und Abgabe der Verdauungssäfte: Somatostatin, Glucagon, Pankreatisches Polypeptid und Peptid YY. Auch durch Einfluss des Sympathikus wird die exokrine Funktion des Pankreas gehemmt.
In den Verdauungssäften der Bauchspeicheldrüse sind folgende Enzyme enthalten:
- Trypsinogen: die Vorstufe des eiweißspaltenden Enzyms Trypsin (aus Trypsinogen wird durch das Darmenzym Enteropeptidase das wirksame Trypsin, das wiederum andere Enzyme umwandelt)
- Chymotrypsinogen: Vorstufe des eiweißspaltenden Enzyms Chymotrypsin (wird durch Trypsin umgewandelt)
- Procarboxypeptidasen: Vorstufe des eiweißspaltenden Enzyms Carboxypeptidase (wird durch Trypsin umgewandelt)
- Proelastase: Vorstufe des eiweißspaltenden Enzyms Elastase (wird durch Trypsin umgewandelt)
- alpha-Amylase: stärkespaltendes Enzym
- Ribonukleasen: spalten RNA
- Desoxyribonukleasen: spalten DNA
- Lipasen: spalten Fette
In den exokrinen Epithelzellen der Bauchspeicheldrüse werden außerdem Hydrogenkarbonat-Ionen an das Bauchspeicheldrüsensekret abgegeben, wodurch dieses basisch wird (pH-Wert ungefähr bei 8). Bei Kontakt mit der Magensäure neutralisiert das Bauchspeicheldrüsensekret diese und sorgt so für ein entsprechendes Milieu, in dem die Verdauungsenzyme wirksam werden können.
Endokrine Drüse
Von den Langerhans-Inseln werden Hormone direkt an das Blut abgegeben. Eines der bekanntesten Hormone ist sicher das Insulin, das den Blutzuckerspiegel mitreguliert und als einziges Hormon den Blutzuckerspiegel senken kann. Durch Anstieg des Blutzuckerspiegels kommt es zu einer vermehrten Insulinausschüttung, was zu einer Zuckeraufnahme aus dem Blut in andere Körperzellen führt und damit ein Sinken des Blutzuckerspiegels bewirkt. Diese Funktion ist bei der Zuckerkrankheit (Diabetes mellitus) gestört.
Gegenspieler des Insulin ist das Bauchspeicheldrüsenhormon Glucagon. Bei Blutzuckerabfall und nach proteinreichem Essen wird vermehrt Glucagon abgegeben und führt zu einem Abbau der Glukose-Speicherform Glykogen, wodurch vermehrt Glukose ins Blut ausgeschüttet wird.
Somatostatin hemmt unter anderem die Ausschüttung von Wachstumshormonen im Gehirn (Hypophyse) und einer Vielzahl anderer Hormone, wie zum Beispiel die Bauchspeicheldrüsenhormone Insulin und Glucagon. Außerdem hemmt Somatosatin auch die Freisetzung der Magensäure und die Peristaltik des Magens und der oberen Darmabschnitte.
Pankreatisches Polypeptid wird nach eiweißreicher Nahrung vermehrt freigesetzt und hemmt die weitere Enzymaktivität der Bauchspeicheldrüse, die Beweglichkeit (Motilität) des Darms sowie den Gallefluss. Auch eine Funktion in Form von Appetithemmung wird diskutiert.
Ghrelin steht für Growth Hormone Release Inducing, was übersetzt “Wachstumshormonfreisetzung einleitend” bedeutet. Es reguliert die Nahrungsaufnahme (appetitanregend) und die Freisetzung von Wachstumshormonen (Hypothalamus).
Erkrankungen der Bauchspeicheldrüse
Aufgrund der sehr unterschiedlichen Funktion der beiden Anteile der Bauchspeicheldrüse, erscheint es auch sinnvoll, die Erkrankungen entsprechend getrennt zu betrachten. Es kann hierbei nur kurz auf die wichtigsten Erkrankungen eingegangen werden.
Erkrankungen des exokrinen Anteils
- Bauchspeicheldrüsenentzündung (Pankreatitis)
- Bauchspeicheldrüseninsuffizienz (Pankreasinsuffizienz)
- Bauchspeicheldrüsenzysten (Pankreaszysten)
- Bauchspeicheldrüsenkrebs (Pankreastumor)
Bauchspeicheldrüsenentzündung
Häufige Ursache einer Bauchspeicheldrüsenentzündung sind Gallensteine, chronischer Alkoholmissbrauch oder Gewalteinwirkung. Es kommt dabei zu einer starken Entzündungsreaktion mit Selbstverdauung des Organs durch die freiwerdenden Enzyme. Bemerkbar macht sich eine akute Bauchspeicheldrüsenentzündung durch starke Schmerzen im Oberbauch, Übelkeit, Erbrechen, Verstopfung und Fieber.
Bauchspeicheldrüseninsuffizienz
Unter der Bauchspeicheldrüseninsuffizienz versteht man die ungenügende Ausschüttung von Bauchspeicheldrüsensekret. Ursache kann der Untergang von Bauchspeicheldrüsenzellen aufgrund einer chronischen Entzündung oder Krebs sein. Es gibt jedoch auch eine angeborene Form der Bauchspeicheldrüseninsuffizienz – zum Beispiel die Mukoviszidose. Es kommt durch die reduzierte Freisetzung der Bauchspeicheldrüsenenzyme zu Verdauungsstörungen mit großvolumigem Fettstuhl (Steatorrhoe). Begleitsymptome sind Blähungen, Völlegefühl, Bauchschmerzen und die Neigung zu Durchfällen (Diarrhoe).
Bauchspeicheldrüsenzysten
Bauchspeicheldrüsenzysten sind rundliche Gebilde innerhalb der Bauchspeicheldrüse. Es können echte Zysten (mit Epithel ausgekleidet) von Pseudozysten (aus Bindegewebe) unterschieden werden. Echte Zysten können angeboren sein, im Rahmen einer chronischen Bauchspeicheldrüsenentzündung auftreten oder auch bereits gut- oder bösartige Veränderungen darstellen. Pseudozysten entstehen nach Verletzung oder Entzündung der Bauchspeicheldrüse.
Meistens zeigen Bauchspeicheldrüsenzysten keinerlei Symptome, bei entsprechender Größe kann es jedoch zu ausstrahlenden Oberbauchschmerzen in den Rücken kommen. Auch Koliken und ein tastbarer Tumor im Oberbauch sind möglich.
Bauchspeicheldrüsenkrebs
Tumore der Bauchspeicheldrüse sind in der überwiegenden Zahl bösartig und betreffen zu 98 Prozent die Gänge des exokrinen Systems (duktale Adenokarzinome). Risikofaktoren für das entstehen eines Tumors der Bauchspeicheldrüse sind Bauchspeicheldrüsenentzündungen, Zigarettenrauchen sowie manche Erbkrankheiten. Symptomatisch wird ein Bauchspeicheldrüsenkarzinom meist erst im fortgeschrittenem Stadium mit Gelbsucht (Ikterus), Bauchschmerzen (nachts stärker und in den Rücken ausstrahlend) sowie Verdauungsstörungen bis Gewichtsverlust.
Erkrankungen des endokrinen Anteils
Die bekannteste Erkrankung ist sicher die Zuckerkrankheit (Diabetes mellitus). Je nach Form liegt ein absoluter oder relativer Insulinmangel vor. Es kann auch zu einer abgeschwächten Wirksamkeit des Insulins an den Zielzellen kommen. Diabetes entwickelt sich zunehmend zu einer Volkskrankheit – derzeit leiden etwa 8,3 Prozent der Weltbevölkerung an dieser Erkrankung, das entspricht ca. 380 Millionen Menschen.
Tumore des endokrinen Anteils der Bauchspeicheldrüse sind mit nur 2 Prozent aller Bauchspeicheldrüsen-Krebserkrankungen äußerst selten. Überwiegend sind die Betazellen (produzieren Insulin) betroffen. Es handelt sich dabei um Insulinome. Ebenfalls möglich sind Tumore, die Gastrin produzieren, zum Beispiel beim Zollinger-Ellison-Syndrom.
Entwicklungsstörungen
Es kann im Rahmen der Organentwicklung zu verschiedenen Fehlbildungen kommen:
- Pankreasagenesie: fehlende oder unvollständig ausgebildete Bauchspeicheldrüse
- Geteilte Bauchspeicheldrüse (Pancreas divisum): die ursprünglichen zwei Organanlagen verwachsen nicht miteinander
- Zweigespaltene Bauchspeicheldrüse (Pancreas bifidum): der Hauptausführungsgang ist aufgespalten
- Ringförmige Bauchspeicheldrüse (Pancreas anulare): die Bauchspeicheldrüse ist ringförmig um den Zwölffingerdarm angeordnet
Bauchspeicheldrüsengewebe kann auch versprengt im Körper vorkommen – sogenanntes ektopes Gewebe. Es kann sich unter anderem im Magen, im Dünndarm oder auch in der Leber befinden und ist meistens asymptomatisch und gutartig.