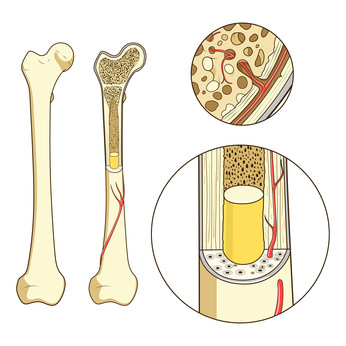
Als Knochenmark wird das Binde- und Stammzellgewebe bezeichnet, das die Hohlräume verschiedener Knochen ausfüllt und für die Bildung der meisten Arten von Blutzellen verantwortlich ist. Während sich bei neugeborenen Säuglingen noch in fast allen Markhöhlen blutbildendes Knochenmark befindet, kommt es bei Erwachsenen nur noch in den größeren Knochen vor, nämlich in den Oberschenkel- und Oberarmknochen, den Beckenknochen, den Wirbeln, den Schädelknochen und den Schlüsselbeinen. Das Knochenmark macht insgesamt etwa 4,6 Prozent de Körpergewichts eines Erwachsenen aus.
Anatomischer Aufbau und Funktion
Die Markhöhle im Inneren der Knochen ist mit feinen Knochenbälkchen durchzogen, die wegen ihres schwammartigen Aussehens Schwammknochen oder Spongiosa genannt werden. In den dazwischen liegenden Hohlräumen befindet sich das Knochenmark, das mittels in die Knochen eintretenden Gefäßen an den Blutkreislauf angeschlossen ist. Die Blutgefäße dienen dabei nicht nur der Versorgung des Bindegewebes, sondern ermöglichen auch den Übergang der im Knochenmark gebildeten Blutzellen in das Blut. Anders als andere Gewebearten verfügt das Knochenmark über keine Lymphgefäße zum Abtransport von Körperflüssigkeit. Aufgrund des Aussehens und der Funktion wird generell zwischen den beiden Arten rotes und gelbes Knochenmark unterschieden.
Rotes Knochenmark
Bei einem Erwachsenen besteht etwa die Hälfte des Knochenmarks aus rotem Knochenmark. In ihm sind zahlreiche Stammzellen und Übergangszellen enthalten, aus denen verschiedene Blutzellen, namentlich Erythrozyten, Granulozyten, Monozyten, Lymphozyten und Thrombozyten gebildet werden können. Etwa zehn Prozent der gesamten Blutmenge befindet sich im Knochenmark. Da das Gewebe von Kapillargefäßen durchzogen ist, wirkt es rötlich.
Zum Zeitpunkt der Geburt sind die Markhöhlen fast aller Knochen noch mit rotem Knochenmark angefüllt. Mit zunehmendem Alter lagern sich allerdings Fettzellen ein, wodurch sich das rote zu gelbem Knochenmark umwandelt. Nach Abschluss des Wachstumsprozesses ist rotes Knochenmark nur noch in kurzen und platten Knochen wie beispielsweise in Rippen und Wirbelkörpern zu finden.
Gelbes Knochenmark
In den längeren Knochen ist hauptsächlich gelbes Knochenmark enthalten. In ihm sind zahlreiche Fettzellen vorhanden, was dem Gewebe das gelbliche Erscheinungsbild verleiht. Da gelbes Knochenmark keine Stammzellen beinhaltet, ist es nicht an der Blutbildung beteiligt. Im Normalfall kann sich gelbes Knochenmark auch nicht mehr in rotes Knochenmark zurückverwandeln, da diese Fähigkeit den Zellen fehlt, die sich bereits spezialisiert haben.
Allerdings kann sich in Knochen, die sich durch das Vorhandensein beider Gewerbearten kennzeichnen, rotes Knochenmark in Ausnahmefällen wieder vergrößern, was dazu führt, dass sich der Anteil des gelben Knochenmarks verkleinert. Dies ist beispielsweise dann der Fall, wenn die Blutproduktion aufgrund eines größeren Blutverlustes deutlich ansteigt.
Weißes Knochenmark
Bei weißem Knochenmark, auch Gallertmark genannt, handelt es sich um eine krankhafte Veränderung des gelben Knochenmarks, die bei schweren Erkrankungen oder im hohen Alter auftreten kann. Dabei wird das eingelagerte Fett nach und nach durch Wasser ersetzt, was dem Gewebe ein gallertartiges Aussehen verleiht. Weißes Knochenmark erfüllt keinerlei physiologische Funktion und kann auch von rotem oder gelbem Knochenmark nicht mehr verdrängt werden. Deshalb ist diese Veränderung irreversibel.
Physiologie
Die wichtigste Funktion des Knochenmarks ist die als Hämatopoese bezeichnete Blutbildung. Dieser biologische Prozess findet hauptsächlich im Knochenmark statt und stellt die fortlaufende Versorgung des Körpers mit Blutzellen sicher. Dabei werden aus Stammzellen, den sogenannten Hämatozytoblasten, zunächst Vorläufer- oder Progenitorzellen gebildet, die in das Knochenmarkgewebe eingebunden sind. Aus diesen entstehen dann verschiedenen ausdifferenzierte Blutzellen, die an den Blutkreislauf abgegeben werden können. Welche Faktoren die Herausbildung der unterschiedlichen Zellarten beeinflussen, hat die medizinische Forschung noch nicht abschließend geklärt.
Erythropoese
Aus den multipotenten Stammzellen bilden sich Vorläuferzellen heraus, die sich in ihren Merkmalen bereits unterscheiden. Im Fall der Erythrozyten, also der roten Blutkörperchen, sind dies die Proerythroblasten. Diese reifen in mehreren Entwicklungsschritten innerhalb von vier bis fünf Tagen zu fertigen roten Blutkörperchen heran. Dabei teilen sie sich mehrmals, wobei sich mit jeder Teilung der Hämoglobingehalt in der Zelle erhöht. Nach Abschluss des Reifungsprozesses verlieren die Erythrozyten allerdings die Fähigkeit zur Teilung.
Während die ersten Entwicklungsschritte direkt im roten Knochenmark stattfinden, erfolgt die endgültige Reifung der jugendlichen Erythrozyten bereits im Blut. Die Erythropoese wird hauptsächlich vom Sauerstoffbedarf des Körpers, aber auch von der Versorgung mit Eisen, Folsäure und Vitamin B 12 beeinflusst. Bei entsprechendem Bedarf kann die Erythropoese zeitweise bis zum Zehnfachen der Normalproduktion erhöht werden.
Granulopoese
Granulozyten zählen zu den Leukozyten oder weißen Blutkörperchen. Sie übernehmen verschiedene Aufgaben in der Bekämpfung von Bakterien, Pilzen und Parasiten im Körper. Die Granulopoese findet vollständig im Knochenmark statt. Zunächst entwickeln sich aus multipotenten Stammzellen Promyelozyten, die sich dann in mehreren Schritten zu Granulozyten herausdifferenzieren. Die reifen Granulozyten werden schließlich in die Blutbahn abgegeben.
Monozytopoese
Neben Granulozyten können im Knochenmark aus Promyelozyten auch Monozyten entstehen. Diese verlassen das Knochenmark ohne weitere Reifung. An anderen Körperbereichen können sie sich jedoch je nach umliegendem Gewebe in weitere Zellarten umwandeln.
Lymphopoese
Anders als bei den anderen Arten von Leukozyten findet der größte Teil der Entwicklung der Lymphozyten nicht im Knochenmark selbst statt. Lediglich die Vorläuferzellen der Lymphozyten befinden sich dort. Nachdem diese an den Blutkreislauf abgegeben worden sind, wandern sie in die Lymphknoten und verschiedene Organe und reifen dort zu spezialisierten Zellen heran, deren Hauptaufgabe die Abwehr von Krankheitserregern ist.
Thrombozytopoese
Thrombozyten sind die kleinsten Bestandteile des Blutes. Sie spielen eine wichtige Rolle bei der Blutgerinnung, da sie sich bei Verletzungen an das umliegende Gewebe oder andere Thrombozyten anheften. Anders als andere Blutzellen verfügen Thrombozyten weder über Zellkern noch sonstige Erbinformation.
Sie entstehen nicht durch Teilung direkt aus den multipotenten Stammzellen und Progenitorzellen, sondern durch eine Abschnürung von Megakaryozyten. Diese vergleichsweise großen Zellen werden zwar zunächst auch aus Stammzellen gebildet, entwickeln sich selbst aber nicht weiter. Sie sind fest in das Knochenmarkgewebe eingebunden.
Erkrankungen des Knochenmarks
Erkrankungen des Knochenmarks äußern sich in der Regel durch Auffälligkeiten in der Zusammensetzung des Blutes. Die Erscheinungsformen und weiteren Symptome können sich jedoch erheblich unterscheiden.
Knochenmarködem
Beim Knochenmarködem und dessen Unterform, der transienten Osteoporose, handelt es sich um eine Erkrankung von Oberschenkel- und Hüftknochen, seltener auch der Kniegelenke. Sie ist gekennzeichnet von starken, oft stechenden Schmerzen, die insbesondere bei Belastung auftreten, und tritt bevorzugt bei Männern im mittleren Lebensalter auf. Die betroffenen Bereiche zeichnen sich durch eine deutliche Verringerung der Knochenmarkdichte aus. Knochenmarködeme lassen sich durch Physio- und Schmerztherapie sowie Entlastung gut behandeln.
Leukämie
Leukämie ist die bekannteste Erkrankung des Knochenmarks und wird umgangssprachlich häufig als Blutkrebs bezeichnet. Der Begriff Leukämie umfasst dabei verschiedene bösartige Knochenmarkserkrankungen, die sich alle dahingehend ähneln, dass vermehrt schadhafte und deshalb nicht funktionsfähige Vorläuferzellen von weißen Blutkörperchen gebildet werden.
Diese veränderten Zellen breiten sich nach und nach im gesamten roten Knochenmark aus und beeinträchtigen dadurch die normale Blutbildung. Außerdem gehen sie auch ins Blut über, von wo aus sie in die Lymphknoten, die Milz, die Leber und andere innere Organe eindringen, deren Funktion sie ebenfalls negativ beeinflussen. Außerdem entsteht durch den Mangel an funktionsfähigen Blutzellen eine Anämie.
Je nach Dauer und Verlauf der Erkrankung wird zwischen akuter und chronischer Leukämie unterschieden. Während chronische Leukämien über längere Zeit unbemerkt bleiben können, da sie sich nur mit wenigen und diffusen Symptomen wie allgemeinem Unwohlsein und rascher Ermüdung äußern, verlaufen akute Leukämien sehr schnell und aggressiv und führen unbehandelt innerhalb kurzer Zeit zum Tode.
Neben Chemo- und Strahlentherapie wird bei Leukämie vor allem auf Knochenmarktransplantationen gesetzt, mit denen die Übertragung von gesunden Stammzellen erfolgt. Seit Kurzem gibt es außerdem Forschung im Bereich der Gentherapie, die sich mit dem Einsatz manipulierter Leukozyten beschäftigt.
Myelodysplastisches Syndrom
Die Bezeichnung myelodysplastisches Syndrom wird zusammenfassend für mehrere Erkrankungen benutzt, die sich durch eine gestörte Blutbildung kennzeichnen. Diese weisen die Gemeinsamkeit auf, dass die Blutbildung zunehmend nicht mehr von gesunden Stammzellen ausgeht, sondern von genetisch veränderten Zellen. Aus diesen ungeeigneten Zellen können sich aber keine gesunden und funktionsfähigen Blutzellen entwickeln.
Meist treten derartige Veränderungen erstmals im höheren Alter auf. Je weniger reife Blutzellen gebildet werden, desto schwächer und kraftloser fühlen sich die Betroffenen. Auch die Blutgerinnung und die Immunabwehr werden dadurch nachhaltig gestört. Begleitsymptome sind deshalb häufig auch Zahnfleisch- und Nasenbluten sowie eine erhöhte Infektanfälligkeit.
Ein myelodysplastisches Syndrom ist nicht reversibel. In fortgeschrittener Form kann die Erkrankung auch in eine Leukämie übergehen. Die Behandlung eines solchen Syndroms erfolgt in der Regel durch die Gabe von Substanzen, die das Wachstum von Leukozyten fördern, Transfusionen und Medikamente zur Stärkung des Immunsystems. In schweren Fällen ist eine Chemotherapie notwendig.
Osteomyelitis
Bei Osteomyelitis handelt es sich um eine entzündliche Veränderung des Knochenmarks, die auf eine Infektion zurückgeht. Meist tritt sie im Zusammenhang mit offenen Knochenbrüchen oder Operationen am Skelett auf, bei denen Bakterien oder in selteneren Fällen auch Pilze oder Viren in das Knochenmark eindringen können.
Eine akute Osteomyelitis äußert sich mit den klassischen Anzeichen einer Entzündung wie beispielsweise Rötungen, Schwellungen und einer Erwärmung des betroffenen Bereichs. In dieser Phase lässt sich die Erkrankung durch normale Wundpflege und die Gabe von Antibiotika behandeln.
Falls die Behandlung in der Akutphase ungenügend ist, kann sich eine chronische Osteomyelitis entwickeln. Diese ist mitunter längere Zeit völlig unauffällig, da der Körper den betroffenen Bereich abkapselt, um eine Ausbreitung der Krankheitserreger zu verhindern. Nach einiger Zeit bricht diese Kapsel dann auf und durch eine Fistel tritt Eiter aus, was mit starken Schmerzen verbunden ist. In Röntgenaufnahmen lassen sich bereits im Vorfeld typische Veränderungen des erkrankten Knochengewebes erkennen, das eine grobwabige Struktur aufweist.
Die Behandlung einer chronischen Osteomyelitis ist meist sehr aufwendig. Häufig werden operative Eingriffe durchgeführt, um die Fisteln und Eiterkapseln zu entfernen. Dabei werden auch Antibiotika direkt in das Knochenmark eingebracht. Je nachdem, wie viel Knochenmaterial entfernt werden muss, kann auch eine Knochentransplantation notwendig werden.
Schäden durch Medikamente
Zahlreiche Medikamente wirken sich schädigend auf das Knochenmark aus. Dies gilt insbesondere für Zytostatika, die zur Behandlung von Tumorerkrankungen und einigen Autoimmunerkrankungen eingesetzt werden. Da Zytostatika die Zellteilung hemmen, greifen sie auch das blutbildende Gewebe im Knochenmark an. Auch verschiedene andere Präparate, wie beispielsweise als Antibiotika eingesetzte Sulfonamide, können die Bildung von Leukozyten und Thrombozyten im Knochenmark stören. Der Einsatz dieser Medikamente sollte deshalb nur nach gründlicher Abwägung erfolgen.
Klinische Untersuchungen des Knochenmarks
Zahlreiche Erkrankungen äußern sich in Veränderungen der Zusammensetzung des Blutes. Um eine Störung der Blutbildung und eine eventuelle Erkrankung des Knochenmarks erkennen und beurteilen zu können, wird eine Knochenmarkpunktion durchgeführt. Dabei wird unter örtlicher Betäubung eine Hohlnadel in den Beckenknochen oder das Brustbein eingeführt und Knochenmarkgewebe abgesaugt. Anschließend wird das entnommene Gewebe im Labor untersucht.
Falls der Verdacht auf eine bösartige Veränderung des Knochenmarks vorliegt, kann auch eine Stanzbiopsie vorgenommen werden. Diese verläuft ähnlich wie eine Knochenmarkpunktion, es wird dabei aber eine zylinderförmige Gewebeprobe ausgestanzt. Im Labor lässt sich diese dann fixieren, aufschneiden, einfärben und unter dem Mikroskop untersuchen.
Einige krankhafte Veränderungen des Knochenmarks lassen sich mit modernen bildgebenden Verfahren erkennen. Besondere Bedeutung kommt dabei der Magnetresonanztomografie zu, da diese nicht nur eine äußerst detailreiche Darstellung des Gewebes ermöglicht, sondern überdies keine Röntgenstrahlung freisetzt, die erkrankte Bereiche zusätzlich schädigen könnte.
Stammzellentransplantation
Bei einer Krebserkrankung, insbesondere bei einer Leukämie, kann eine Übertragung von gesunden Stammzellen notwendig werden. Diese erfolgt in der Regel durch eine Knochenmarktransplantation. Dabei unterscheidet man zwischen der autologen Transplantation, der Entnahme und Übertragung eigenen Gewebes, und der allogenen Transplantation, bei der Spendergewebe genutzt wird.
Eine autologe Transplantation kommt dann infrage, wenn das Knochenmarkgewebe selbst gesund ist, aber eine Schädigung durch eine Chemo- oder Strahlentherapie im Rahmen einer Krebsbehandlung zu erwarten ist. In diesem Fall wird vor Behandlungsbeginn Gewebe mit gesunden Stammzellen entnommen und nach Behandlungsende wieder implantiert. Dadurch kann die normale Blutbildungsfunktion des Knochenmarks wieder hergestellt werden.
Allogene Stammzelltransplantationen werden dann durchgeführt, wenn das Knochenmark bereits durch eine Erkrankung irreversibel geschädigt ist und seine Funktion deshalb stark eingeschränkt ist. Die Voraussetzung für eine erfolgreiche Stammzellentransplantation ist in diesem Fall das Vorhandensein eines passenden Spenders, dessen Gewebe möglichst ähnliche Merkmale wie das des Empfängers aufweisen sollte. Nur so können Abstoßungsreaktionen und Folgeerkrankungen vermieden werden.
Bei Stammzellentransplantationen ist es in knapp einem Drittel der Fälle möglich, im Verwandtenkreis des Empfängers einen geeigneten Spender zu finden. In allen anderen Fällen müssen Fremdspender ermittelt werden. Anlässlich spektakulärer Krankheitsfälle werden deshalb immer wieder Typisierungsaktionen durchgeführt. Mögliche Spender können sich aber auch in die Knochenmarkspendedateien verschiedener Organisationen aufnehmen lassen. Für eine Typisierung ist keine Entnahme des Knochenmarks notwendig. Es genügt eine Blutprobe oder ein Wangenabstrich.
Auch bei der Stammzellenspende selbst ist inzwischen beim Spender in der Regel keine Knochenmarkpunktion mehr notwendig. Während dem Spender bei der klassischen Knochenmarktransplantation in der Vergangenheit unter Vollnarkose Knochenmarkgewebe entnommen wurde, werden die benötigten Stammzellen heute meist einfach aus dem Blut ausgefiltert. Dazu wird dem Spender ein Medikament verabreicht, dass den Übergang der Stammzellen in das Blut bewirkt. Ein stationärer Aufenthalt ist somit nicht erforderlich, sodass sich die Risiken einer Narkose und die mit einer Knochenmarkentnahme verbundenen Schmerzen vermeiden lassen.